トップページ > 疲労骨折
疲労骨折
Q:疲労骨折とはどんな病気ですか。
![]()
疲労骨折は、激しい使いすぎによる反復する動作(飛び跳ねる、長距離を走る)によって骨に起こる小さな亀裂のことです。また、骨粗鬆症などで弱くなった骨の場合、激しく使わなくても疲労骨折がおこることがあります。疲労骨折は、体重を支える骨である脛骨(すねの骨)、中足骨、腓骨の順に最も多く見られます(※1)。
その他、肋骨・腰椎・大腿骨・恥骨などにもおこります。陸上競技、体操、テニス、バスケットボールなどのスポーツそしている方や重い荷物を持って長距離を移動する人などが最もリスクが高いとされています。特に新しい運動を始めてからしばらくしたタイミング、あるいは急に負荷量を増やした後に疲労骨折を起こす可能性が高まります。
Q:疲労骨折はどんな症状がでますか?
![]()
疲労骨折は、はじめ痛みをほとんど感じず気づかないうちに進んでいることがあります。しかし、時間とともに痛みが強くなる傾向があります。疲労骨折の痛みは通常、特定の動作の時に生じて安静にしていると減少します。痛みのある部分の周囲が腫れることもあります。
そのまま治癒せずに進行すると活動中はずっと痛みがでるようになり、活動終了後も痛みが消えない状態になります。
また、安静時にも痛みを感じるようになります。早期に治療を開始しないと骨に骨折線(ひび)がはいったり、場合によっては完全な骨折に繋がったりしてしまうこともあります。(※2)
Q:疲労骨折の原因は何でしょうか?
![]()
疲労骨折は体の特定の部分に繰り返し負荷がかかることによって起こりますが、活動の量や強度を急激に増加させた場合に生じることが多いとされています。
骨は、リモデリングと呼ばれる正常なプロセスを経て、負荷の増加に徐々に適応していきますが、骨への負荷が急激に増加すると、リモデリングのスピードが速くなります。リモデリングでは、骨組織が破壊され(吸収)、その後再構築されますが、急激な負担をうけた骨は回復する時間がなく、骨が再構築をするよりも早く吸収されてしまうため疲労骨折を起こしやすくなります。
疲労骨折を起こしやすくするリスクファクターには(あてはまる項目が多いと疲労骨折になりやすい)以下があります。
・衝撃の大きいスポーツ(陸上競技、バスケットボール、テニス、体操など)を繰り返し行う
・若い頃から本格的にスポーツを行なっている
・運動やトレーニングの負荷を急にあげてしまう
・不適切な靴の使用
・栄養不足(カロリー、ビタミンD不足など)
・過去に疲労骨折をしたことがある場合
・加齢
・体重増加
・偏平足
・月経不順や無月経の人
疲労骨折は、下腿と足の体重を支える骨に最も多く見られます。中でも脛骨(すねの骨)、中足骨、腓骨の順に発生頻度が高いです。これらの多くはランニングが原因とされています。その他、肋骨・腰椎・大腿骨・恥骨・踵骨・尺骨などにも起こります。
以下にそれぞれの部位の疲労骨折について特徴をまとめます。
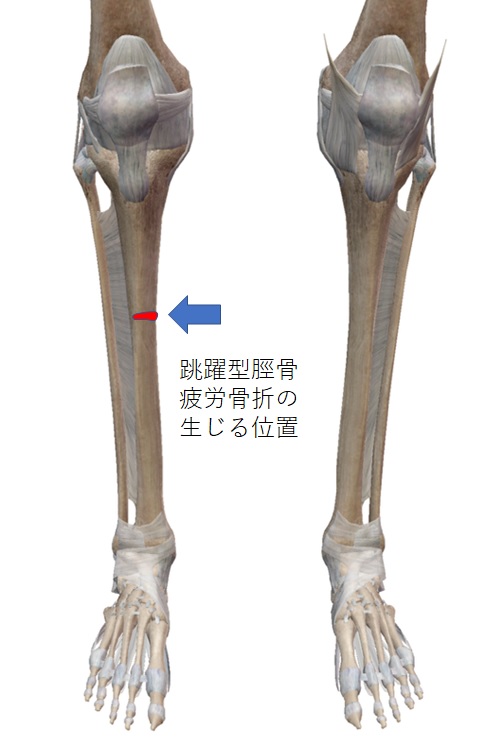
■脛骨(すねの骨)
脛骨疲労骨折は比較的治りやすい「後内方型」と、やや治りにくいとされる「跳躍型」に分かれます。後内方型は走る競技で多く見られます。予後は良好で保存的治療で改善します。跳躍型はバレーボールやバスケットボール、体操などのジャンプを行う競技で多く見られます。一般的に難治性となることが少なくありません。症状が改善しない場合は、外科的介入を検討されることもあります。手術方法には、脛骨の髄内固定術などがあります。
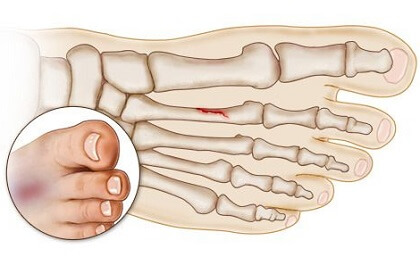
■中足骨
足の甲や足首の外側の腫れがあったり、運動や骨折部位を押さえると痛みが出ます。第5中足骨の疲労骨折(Jones骨折)は痛みがないことも珍しくなく、それが早期発見を遅らせているとも言われています。Jones骨折でなかなか治癒しない場合には、手術が必要なものもあります。ピン、ネジ、プレートを用いて足や足首の小骨を固定します。
■踵骨
踵骨の疲労骨折は長距離走、サッカー、バスケットボール、ダンスなどでよく見られます。
踵骨のストレス骨折のほとんどは、手術をしないで治すことができます。まずはランニングなどの踵に繰り返しストレスをかけるスポーツを休むことが不可欠です。
■肋骨
ウェイトリフティングやボート選手など反復性の高い力のかかる動きを伴うスポーツをしている人に多く発生します。第1肋骨、第4-9肋骨に多いとされており、第1肋骨では首の斜角筋が第1肋骨を繰り返し引っ張ることでストレスが蓄積し発症します。第4-9肋骨ではゴルフや野球などの繰り返し体を捻る動作を行うスポーツで多くみられます。
Q:疲労骨折はどうやって診断しますか?
![]()
まず問診で急激な負担の増加、繰り返し作業の増加がなかったかを聞きます。患部を観察し、押して痛い圧痛や腫れがないかを確認します。下半身の疲労骨折の場合は、その場でジャンプしてもらい足に体重がかかったときに痛みが誘発されるかを聞きます。
また画像検査では、レントゲン、超音波 MRIがあげられます。レントゲンは、早期には変化がみられないので、早期のわずかな変化をとらえることには向いていません。痛みが発生してから2~4週間ほどたったころにレントゲンで変化があらわれることが多いです。MRIは、非常に早期の変化をとらえることができるので有効です。超音波検査も疲労骨折部に生じた腫れや血流増加を確認できるので有効です。
Q:レントゲンで何もうつらないのですが、疲労骨折の可能性はあるのでしょうか。
![]()
疲労骨折は、痛みが始まってすぐに撮った通常のレントゲンでは確認できないことが多いです。疲労骨折の所見がレントゲンに現れるまでには、2-4週間かかります。レントゲンで診断が難しい場合はMRIを撮影するとわかることがあります。
Q:疲労骨折の痛みはどれくらい続くのでしょうか。どのくらい安静にしていればよいですか?
![]()
疲労骨折にはMRIによる重症度分類があり、これで必要な安静期間が大まかに把握できます。(※3)
重症度が1度~4度まであり、
1度はMRIのSTIRという撮影法のみで信号変化を認めるもので、最も軽度とされます。安静期間は3週間ほどとされています。
2度ではSTIRとともにT2強調画像でも信号変化が認められるもので、3~6週間の安静を要するものとされます。
3度は、T2強調とともにT1強調像でも信号変化が認められるもので、12~16週の安静を要するとされます。
4度は骨折線がみられるもので16週間あるいはそれ以上の安静が推奨されます。
安静にしても痛みが続く場合は、痛みの生じている部位に異常な新生血管(モヤモヤ血管)ができてしまい神経と一緒に増えることで痛みの原因になっている可能性があります。
このような場合は、異常な新生血管への新しい治療として動注治療という5分ほど終わる治療もあるので興味のある方はこちらを参考してください。
Q:疲労骨折の応急処置方法や予防法はありますか。
![]()
応急処置としてはまずは患部への負荷を減らしましょう。運動を行なっている場合は一旦中止して下さい。場合によっては松葉杖などで患部への負荷を減らすことも有効です。また、アイシングも有効です。3時間おきに15分程度を目安に行って下さい。
予防法には以下のようなものがあります。
■ゆっくりと負荷に適応させる。
新しい運動プログラムはゆっくりと始め、徐々に進めていきましょう。週に10%以上の運動量の増加は避けましょう。
■適切な靴を使用する。
靴のサイズが合っているか、運動に適しているかを確認しましょう。扁平足の方は、医師にアーチサポートについて相談しましょう。
■クロストレーニングを行う。
体の特定の部分に繰り返し負担をかけないように、衝撃の少ない活動を運動療法に加える。
■適切な栄養を摂る。
骨を丈夫に保つために、カルシウム、ビタミンD、その他の栄養素を十分に含んだ食事を心がけましょう。
Q:疲労骨折は再発しますか。
![]()
疲労骨折は再発することが珍しくないので、患部への負荷が過度にならないように問題となった動きの修正や適切なサイズの靴を履くようにするなどの対策が必要です。また、適切な栄養を摂り骨折しづらい骨作りも重要です。
Q:仕事で重い荷物を持ち運びしています。3か月前から腰が痛くなり、日常生活でしゃがんだ時も痛くなる症状があったので病院に行きました。疲労骨折になりかけていると言われました。湿布を貼って様子を見ることになったのですが、疲労骨折にならないようにどうすればいいでしょうか。
![]()
疲労骨折は体の特定の部分に繰り返し負荷がかかることによって起こるので、その原因を取り除くことが必要になります。特定の部分に負荷がかかりすぎるような体の使い方やバランスの悪さなどを評価して修正していくことが重要です。
Q:脛骨疲労骨折で安静にしていますが、数か月経っても痛みがなくなりません。手術が必要でしょうか。
![]()
骨折自体が治癒しても痛みが長期間持続することがあります。そのような場合にはモヤモヤ血管という異常な新生血管が増えて、それとともに神経も一緒に増えて痛みの原因になっている可能性が考えられます。また異常な新生血管は骨が癒合する(くっつく)ことの妨げにもなります。
この異常な新生血管を減らすための新しい治療が開発されています。詳しくは、こちらの治療実例「手術しかないとされた疲労骨折(Jones骨折)のカテーテル治療実例」も参考にしてください。
Q:趣味がランニングで、毎日走っています。最近右足の脛に違和感があるのですが、疲労骨折になりかけているのでしょうか。
![]()
疲労骨折が起きているかどうかはMRIなどを撮影しないと判断できません。気になるようでしたら専門の医療機関を受診してください。
Q:脛骨、中足骨の疲労骨折でそれぞれの予防や負担を減らすためのテーピング方法はありますか?
![]()
脛骨や中足骨など疲労骨折が生じやすい部位に過度な負担がかかりにくくするようなテーピングを紹介します。
過度な負担を和らげるためには、すねの骨と踵の位置関係が重要と言われています。踵が内側や外側どちらかに倒れやすい場合、バランスを取るための機能が低下し、その状態でスポーツなどの活動を行うとすねや足の甲などに負担がかかりやすくなります。テーピングを用いてその足首の位置関係を調整します。
脛骨に痛みがある場合は直接テーピングで圧迫する方法もあります。
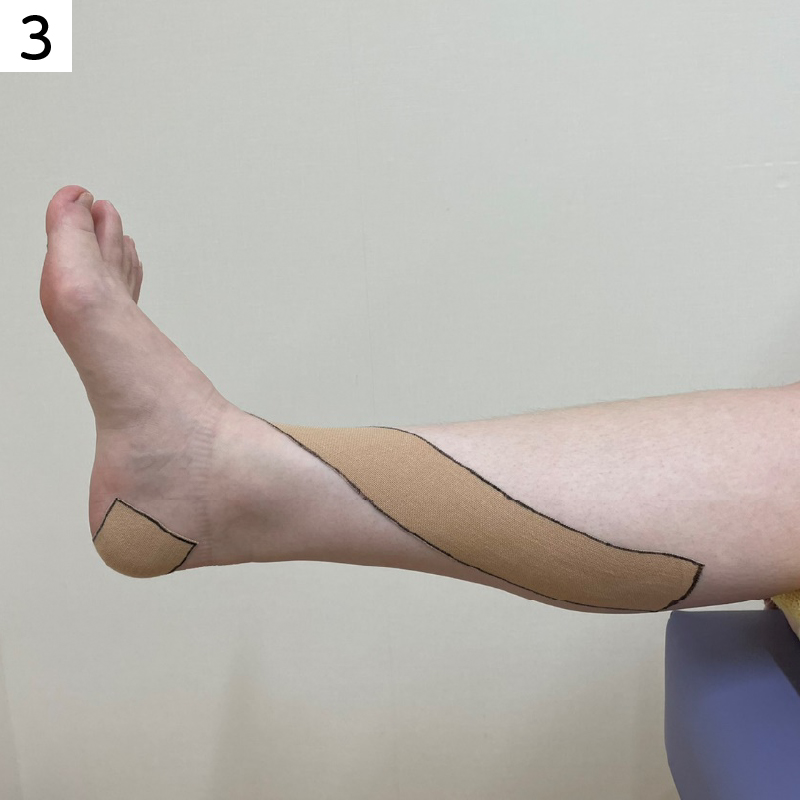
■脛骨に痛みがある場合のテーピング
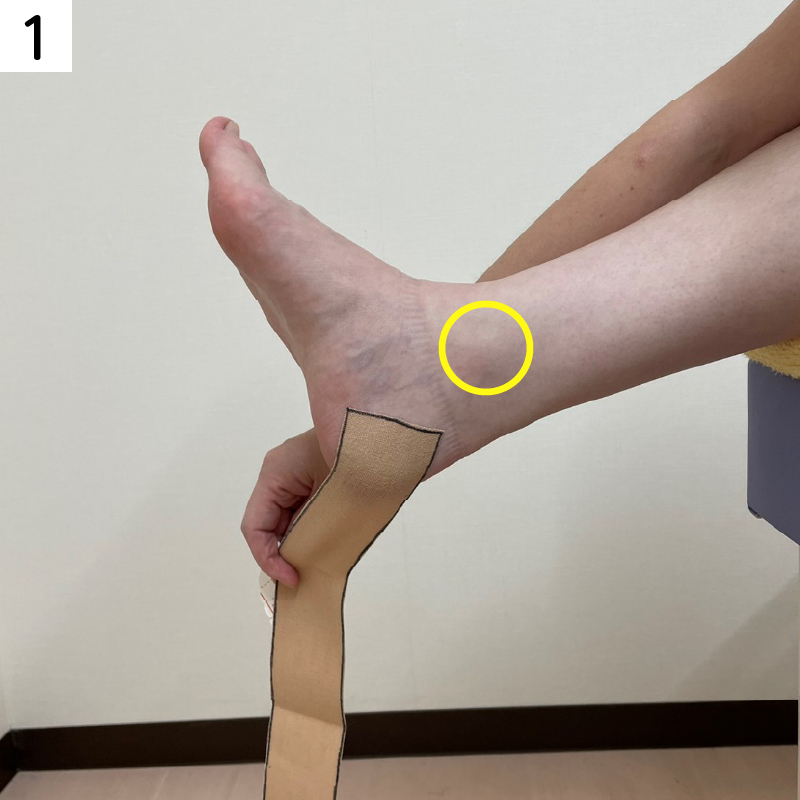
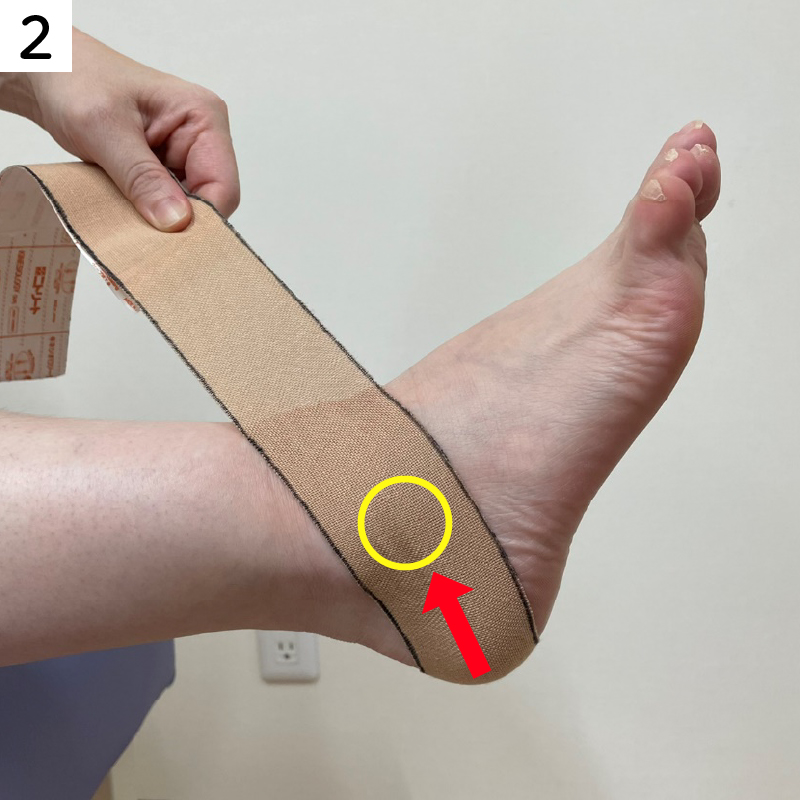
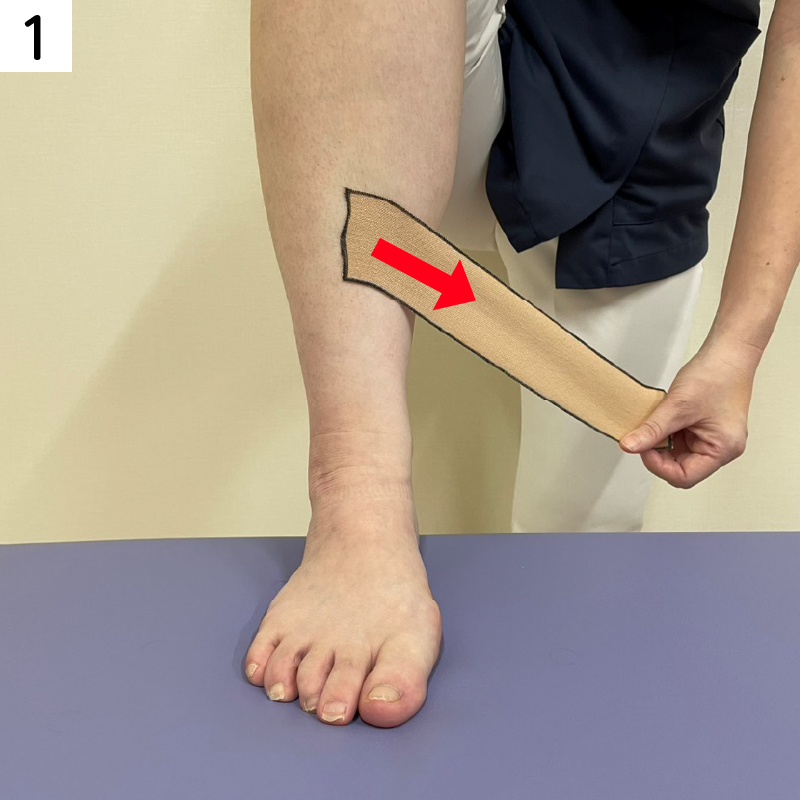
そのまま、足首の前側を通るようにすねの内側に向かって貼ります。
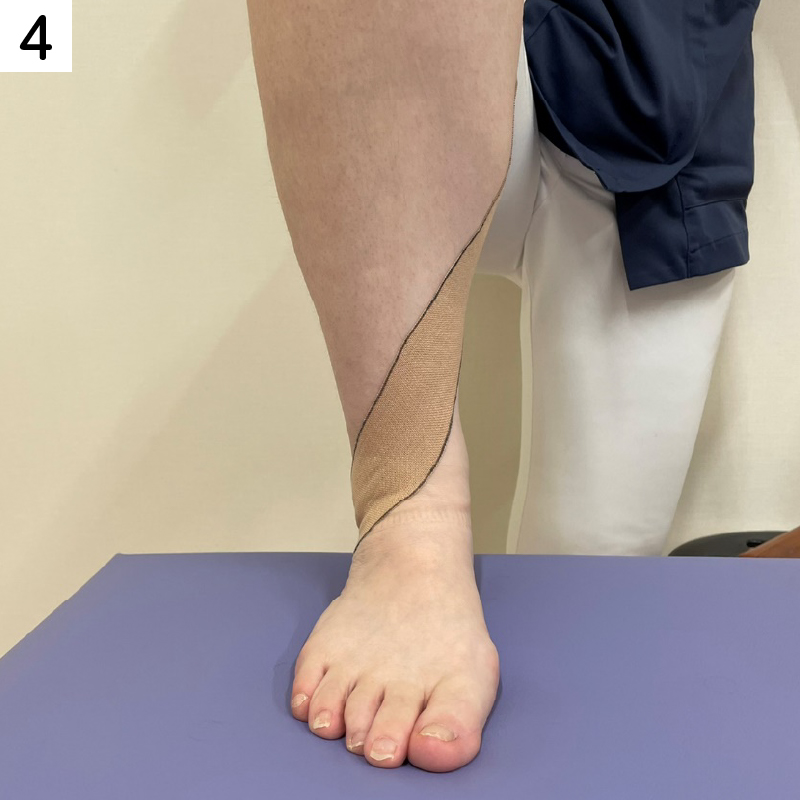
そのまま、足首の前側を通るようにすねの外側に向かって貼ります。
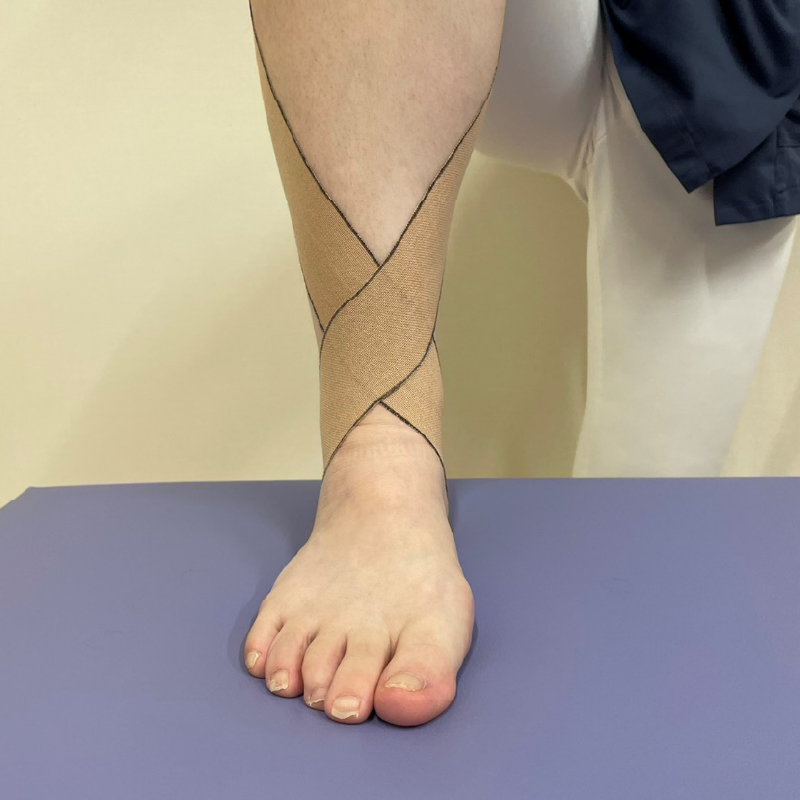
足首の曲がるところよりも少し上で交差するような形になります。
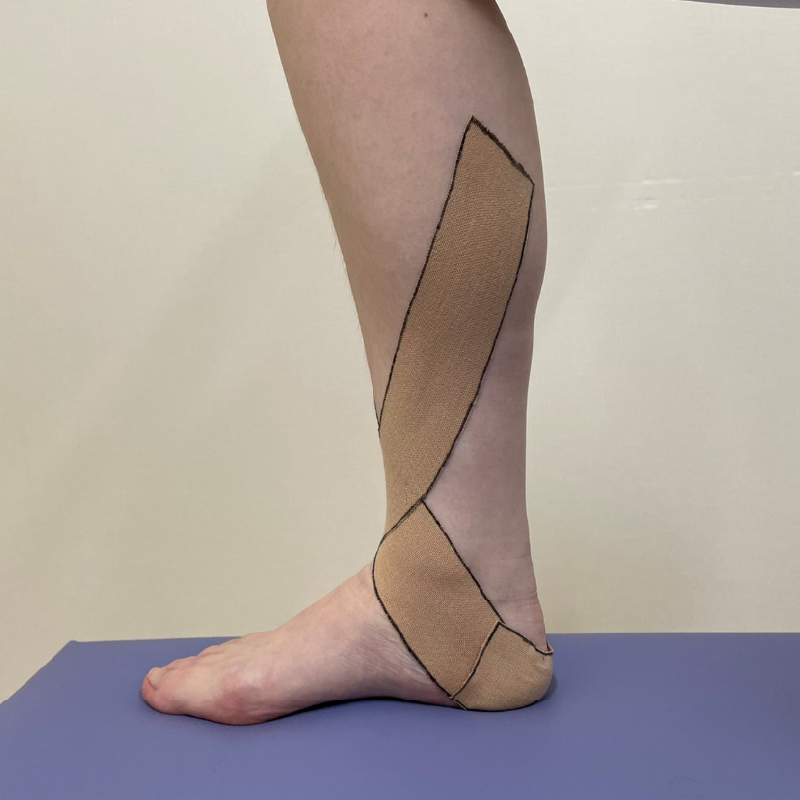
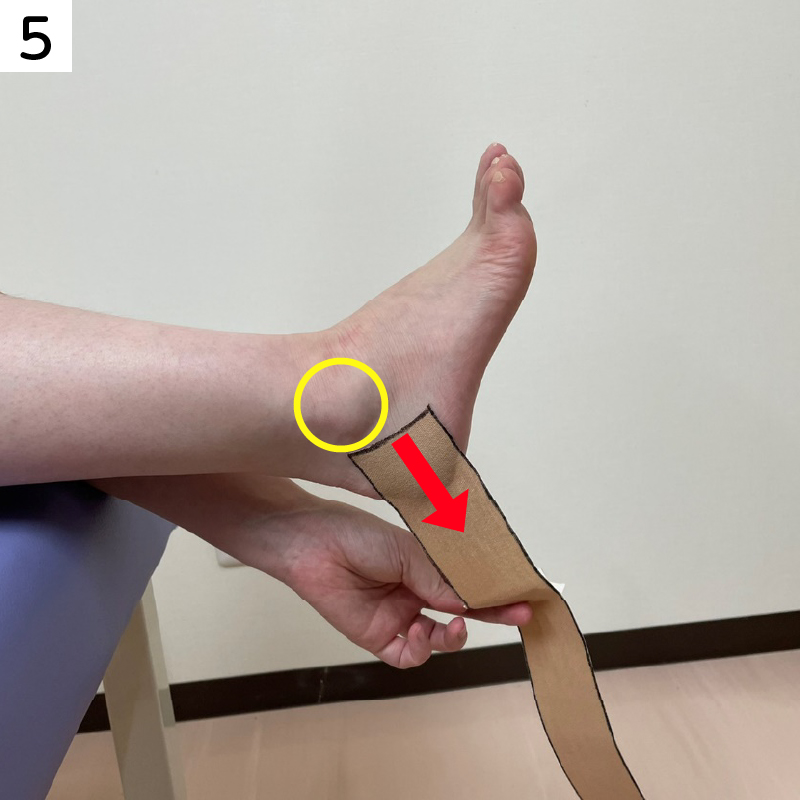
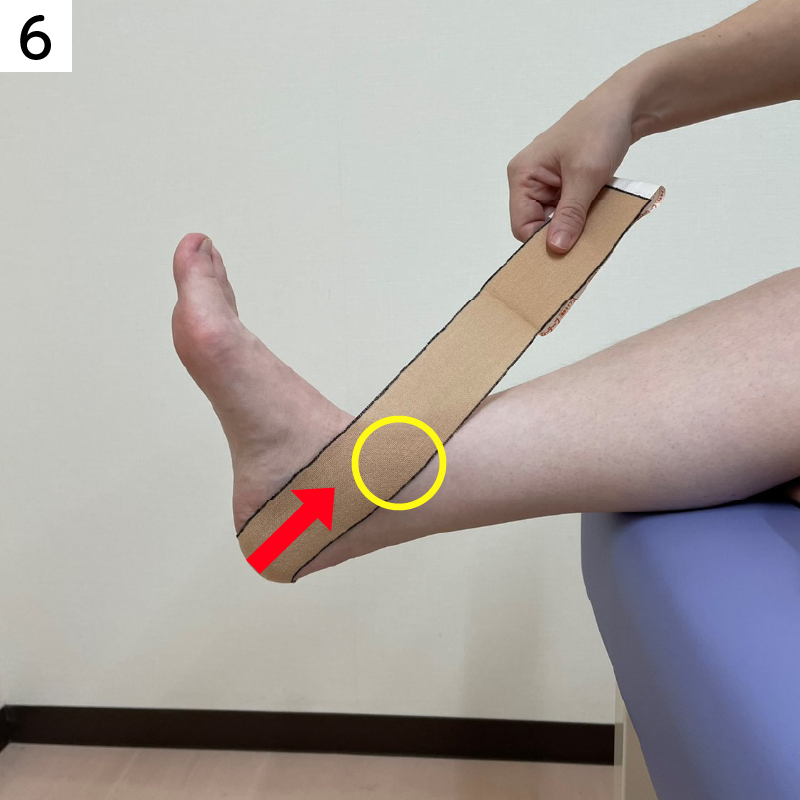
■すねに痛みがある場合のテーピング
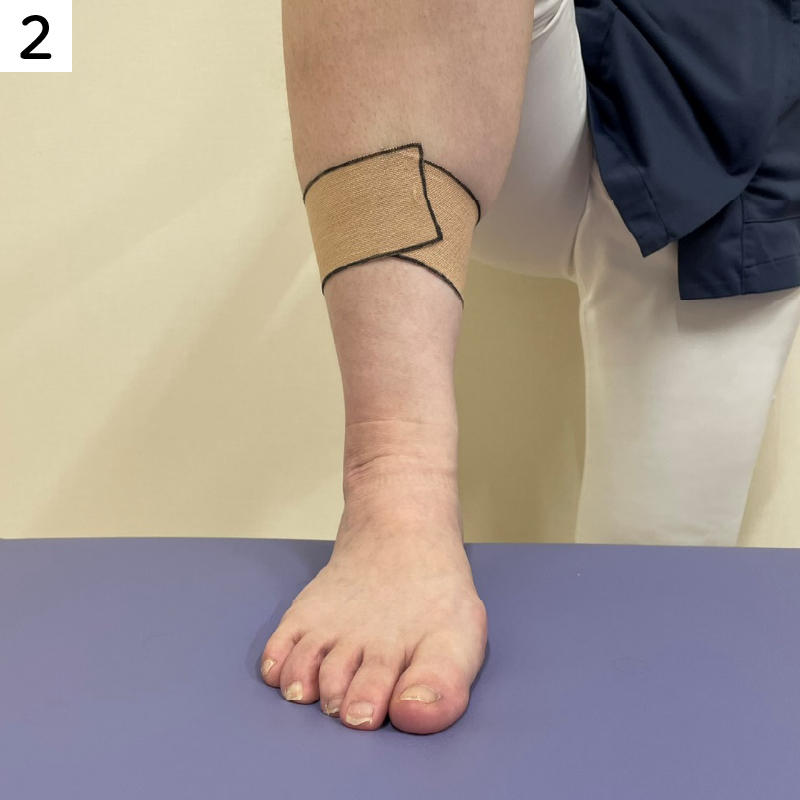
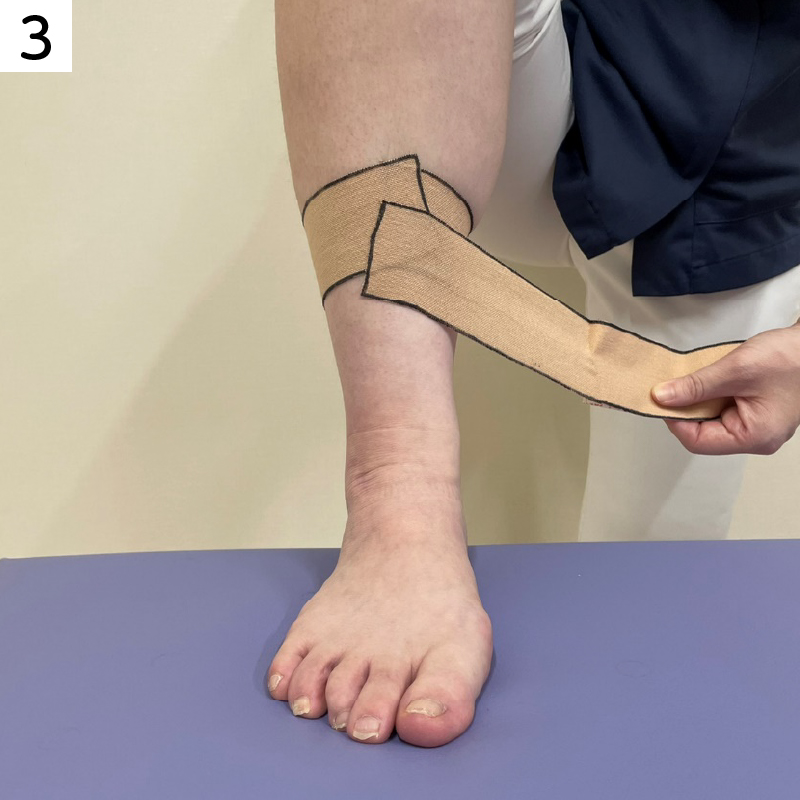
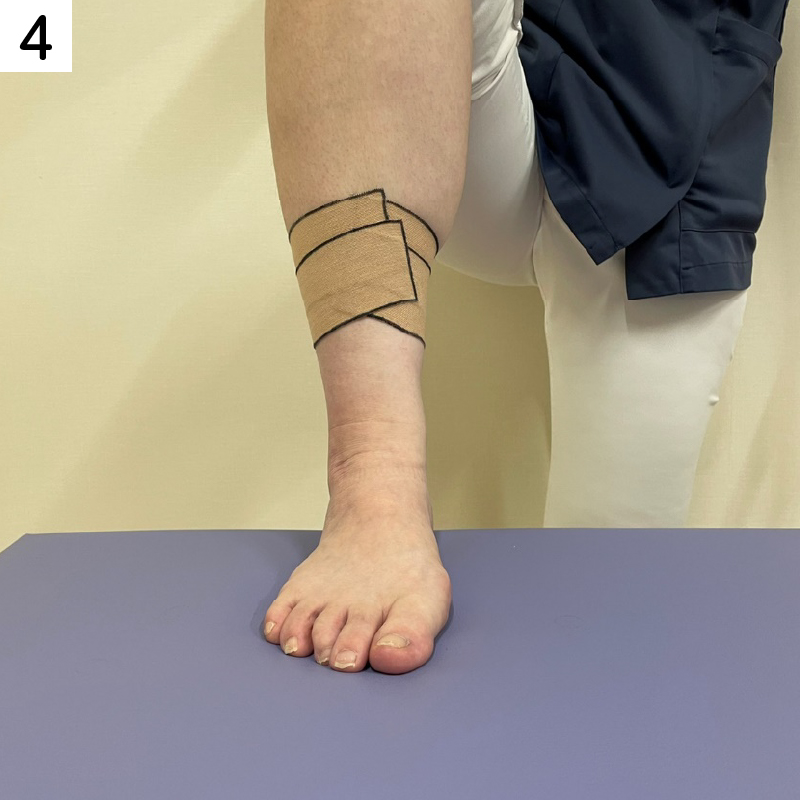
重ねて貼ることでより痛みのある部位のサポートができます。
痛みの状況によって、枚数を変えてください。
Q:疲労骨折の治療期間について教えてください。
![]()
部位や程度によりますが、一般的に4〜12週間の治療が必要になります。重症度によってはそれ以上の期間になることもあります。
通常、保存的管理を2段階のプロトコルで進めていきます。
第1段階では、鎮痛剤の投与、体重負荷の軽減、問題となっている活動の中止など、活動の修正を行います。活動の変更の例としては、体力とフィットネスを維持するために、プール内での運動やサイクリングなどを行います。
第2段階は、痛みが消失した後に開始し、その後の数週間、継続的な理学療法を含めて徐々に活動を再開していきます。例えば、ランナーの場合、最初は1日おきに半分のペースと距離で走り始めます。その後、数週間かけて徐々に距離、頻度、強度を上げていき、ベースラインに戻すことを目標とします。各段階の期間は様々ですが、運動を元の競技レベルで再開できるようになるまでは、怪我をしてから痛みがなくなるまでにかかった時間とほぼ同じくらいの時間が必要になることが多いです。
Q:疲労骨折の予防のために良い食べ物はありますか?
![]()
タンパク質 男性60g 女性50g(ゆでたまご7.7個分)
カルシウムは1日に2000mg、ビタミンDは800IUが推奨されています。ビタミン B、ビタミンK、マグネシウムをたくさん含む食物を摂るようにしましょう。
タンパク質…肉類、魚介類、乳製品(牛乳、チーズ、ヨーグルト)、大豆製品(豆腐、納豆)
カルシウム…乳製品(牛乳、チーズ、ヨーグルト)、大豆製品(豆腐、納豆)、海藻類
ビタミンD…鮭、ぶり、サンマ、カレイ、干し椎茸
ビタミンB…肉類(レバー)、魚介類(うなぎ、カツオ、マグロ)
ビタミンK…納豆、わかめ、ほうれん草、モロヘイヤ、ブロッコリー
マグネシウム…アーモンド、落花生、玄米、大豆製品(豆腐、納豆)
Q:スポーツの種目によって疲労骨折しやすい部位などありますでしょうか?
![]()
ランナーの人は脛骨、大腿骨、腓骨、中足骨、仙骨などでなりやすいです。上半身を使うスポーツ、例えばテニスや野球、バスケットボールでは下半身だけではなく上半身にも疲労骨折をおこす場合があります。ゴルフやボートの選手では、肋骨の疲労骨折をおこすことがあります。
またジャンプをする競技の人やボーリング、ダンスなどをする人では下半身のほかに腰骨や骨盤の骨に疲労骨折をおしやすいことが知られています。(3)
Q:疲労骨折になりました。手術は必要でしょうか?
![]()
疲労骨折には、比較的治りやすいものと治りにくく手術が必要なものに場所によって分かれます。大腿骨頸部の骨折は、放置しておくとより深刻な状況に陥るので手術が必要です。脛骨の真ん中三分の一の骨折も治りが悪く手術が適応されることもありますが成功率も高くないです。第5中足骨基部の骨折や舟状骨の疲労骨折も一般的には手術を要することが多いです。
しかし手術をしなくても5分でできる日帰りの動注治療という新しい治療もあるのでご興味があるかたはこちらの治療実例を参考にしてください。
Q:疲労骨折の痛みが治ってきました。スポーツ復帰をしたいのですが再発することもあると聞きました。どのように復帰していったらいいでしょうか?
![]()
痛みがなくなった後、10日~2週間ほど経ったタイミングで軽いトレーニングからスタートします。急激に練習を増やすのではなく1週間に10%づつ強度を上げることを続けてください。レントゲンやCTで骨が分厚くなってきたり、骨折線が目立たなくなってくるのは疲労骨折が完治に向かっているよい兆候です。
<参照>
(※1)Schneiders A.G., Sullivan S.J., Hendrick P.A., Hones B.D.G.M., Mcmaster A.R., Sugden B.A. The ability of clinical tests to diagnose stress fractures: a systematic review and meta-analysis. J Orthop Sports Phys Ther. 2012;42(9):760–771.
(※2)Bennell K.L., Malcolm S.A., Thomas S.A., Wark J.D., Brukner P.D. The incidence and distribution of stress fractures in competitive track and field athletes. A twelve-month prospective study. Am J Sports Med. 1996;24(2):211–217. [PubMed] [Google Scholar] [Ref list]
(※3). Royer M., Thomas T., Cesini J., Legrand E. Stress fractures in 2011: practical approach. Joint Bone Spine. 2012;79(Suppl. 2):S86–S90.
著者プロフィール
奥野祐次 M.D., Ph.D.(医師・医学博士)
オクノクリニック 総院長
専門分野:慢性疼痛、モヤモヤ血管に対する血管内治療、カテーテル治療・動注治療、画像診断(MRI・エコーを活用した精密な痛みの診断)
2006年3月、慶應義塾大学 医学部 卒業。2008年より放射線科医として血管内治療に従事し、2012年3月、同大学大学院医学研究科博士課程を修了(研究テーマ:「病的血管新生」)。同年4月より江戸川病院にて運動器疾患に対する血管内治療を専門に担当。2014年には同院「運動器カテーテルセンター」センター長に就任。2017年10月、神奈川県・センター南にて「オクノクリニック」を開院。
現在東京を中心に全国10院を運営するオクノクリニックの総院長。運動器カテーテル治療の専門医として、長年にわたり痛みに悩む患者の治療に取り組んでいる。

慢性痛についてのお問い合わせ・診療予約
![オクノクリニック [新規予約受付時間]10:00-16:00[休診日]日曜日](images/tel2.jpg)

![オクノクリニック [新規予約受付時間]10:00-16:00[休診日]日曜日](images/tel1.jpg)