トップページ > 変形性股関節症
変形性股関節症
Q:【動画】足の付け根が痛くなり病院に行ったら変形性股関節症と診断されました。変形性股関節症とはどういう病気ですか?
![]()
股関節の軟骨がすり減って骨が変形し、足の付け根に痛みや動かしにくさが生じる病気を「変形性股関節症」(英語ではHip Osteoarthritis)と呼びます。最も多い発症年齢は40〜50歳代で、男性より女性に多い(約4倍)とされています。国民の1.0-2.4%が変形性股関節症を有しているとされ、およそ120万-300万人いることが推計されます(1)。 変形性股関節症になってしまう原因の8割は、後述する臼蓋形成不全(きゅうがいけいせいふぜん)と呼ばれる状態です。 変形性股関節症は、時間をかけて徐々に進んでいく病気なので、早めに有効な治療をした方が、病気が悪化することを避けることができます。
動画でも解説しています。
・女性は、男性の4倍以上なりやすい
・股関節の変形や痛みの最大の原因である臼蓋形成不全とは?
・臼蓋形成不全の原因3つ
1.赤ちゃんの時の寝方、抱っこの仕方
2.中学時代の激しい運動
3.高齢になって背骨が曲がるなどして骨盤が傾いた
Q:変形性股関節症の原因は何ですか?なぜ女性に多いのですか?
![]()
日本人における変形性股関節症の最大の原因は後述する「臼蓋形成不全(きゅうがいけいせいふぜん)」という構造上の問題です。この臼蓋形成不全は圧倒的に女性に多いため(89%)、結果として変形性股関節症も女性に多くなります(2)。
臼蓋形成不全の他には、肥満、遺伝、重いものを持ち上げるなどの重労働などが変形性股関節症の発症を増やすとされています(3)。また、関節リウマチや過去の骨折などの外傷も原因となり得ます。
Q:レントゲンで臼蓋形成不全と言われました。臼蓋形成不全とは何ですか?なぜなってしまうのですか?先天的なものですか?
![]()
股関節の構造は下図のように、ボールのような形をした大腿骨頭に、お椀のような形をした屋根の部分(臼蓋)が被っている形になります。屋根の部分が大きく広い部分を覆っているほうが安定します。臼蓋形成不全とは、この屋根の部分(臼蓋)が成人になるまでの成長で大きくならずに、ボールの部分がしっかりと覆われていない状態です。10代、20代では症状が出ないことが多いですが、30代、40代になると軽い痛みが出てきます。
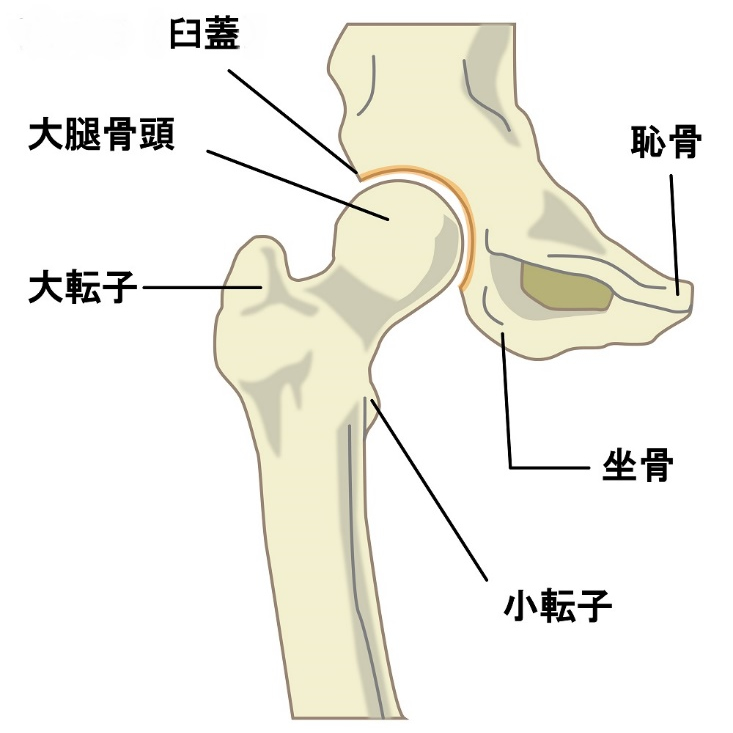
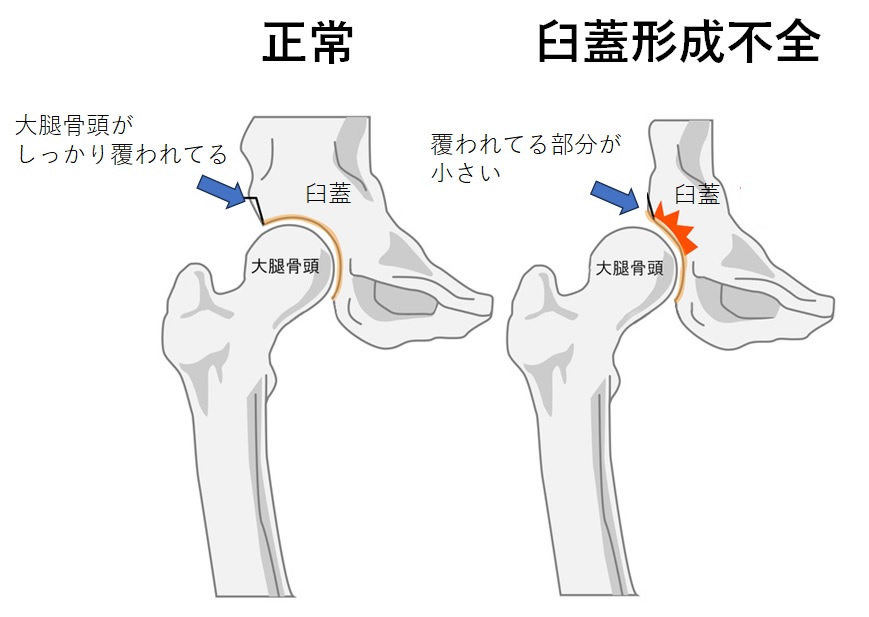
臼蓋形成不全は、ときに「生まれつき小さい」などと言われたりしますが、必ずしも生まれつきに決まるわけではありません。遺伝的な要因(関節が柔らかい)も関与しますが、生後の成長段階での以下の3つの原因で生じることが知られています。
① 新生児から3か月の間に生じる股関節脱臼や亜脱臼、そしてそれが遅く治療されることで起こる臼蓋形成不全
新生児のときに、寝方や抱っこ、おむつや着衣が適切でないと、股関節が開いていない体勢が続くことになり、これにより股関節が脱臼や亜脱臼をきたすものです。もともと新生児では、以下のイラストのような股を開いた状態が自然であり、この状態だと股関節の負担が少ないですが、右のように立膝や足を延ばした状態になると股関節に負担がかかり、それが続くと脱臼するリスクが上がります。
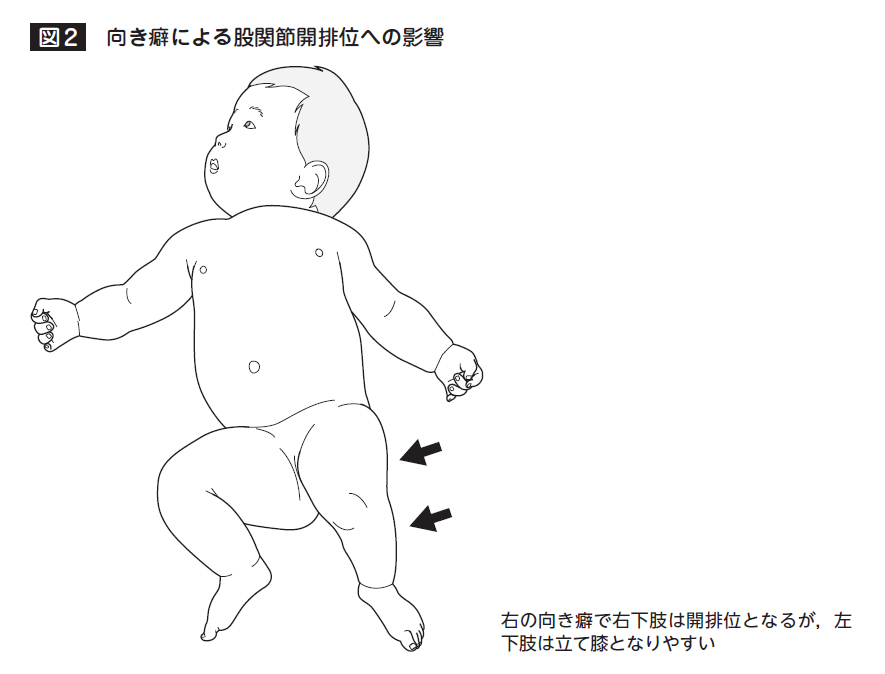
この股関節脱臼は左側で生じることが多く(70%)、また女児に多いです。12月生まれに最も起きやすく、6月生まれに最も少ないことから、生後3か月の間の気温が低く過度に着衣をすることで股関節の動きが制限されることも原因と考えられています。またコアラ型の抱っこ方法では脱臼は生じにくいですが、横抱っこを多くした場合には股関節が開かず脱臼の原因となり得ます。
さらにこの股関節脱臼の発見が遅れると、たとえそれを治したとしても、その後の股関節の発育に支障が生じて、のちに臼蓋形成不全となるとされています。
② 中学校時代に(特に女児が)部活動などで強度の高いスポーツをすることで生じる臼蓋形成不全
臼蓋形成不全は新生児の間だけが原因ではありません。
12歳や13歳などの年齢では、骨の成長が進む時期ですが、この時期に激しいスポーツを特に女児がすると、臼蓋を含めた腸骨という骨の発育の妨げになります。このことで臼蓋が小さいうちに骨の成長が止まってしまうことで生じる臼蓋形成不全です。
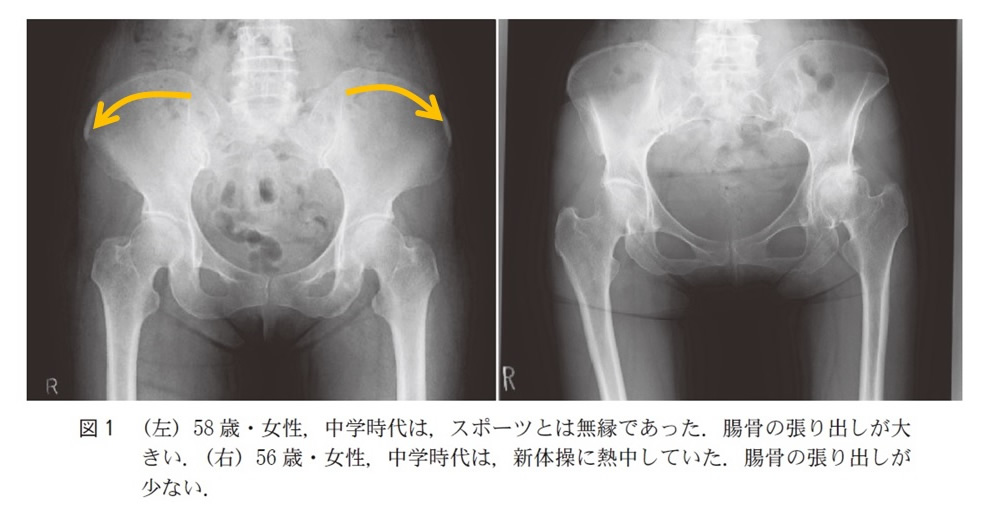
③ 高齢期になってから骨盤が後ろに傾くことで生じるもの
年齢を重ねると、筋力の低下や背骨の硬化により骨盤が後ろに倒れることがあります。これによって大腿骨頭の前が覆われなくなり、臼蓋形成不全が引き起こされることがあります。
日本国内のある研究は、臼蓋形成不全から変形性股関節症に至った106名の原因を調べたところ、上記の①が43名、②が33名、③が21名であり、残りの9名はいずれにも該当しなかったと報告されています。
Q:変形性関節症ではどのような症状が出ますか?
![]()
変形性股関節症の症状は、日常の動作で顕著に現れます。靴ひもを結ぶ、椅子から立ち上がる、歩き始めなどの際に、太ももの前や外側に痛みが出ます。より重症になると夜寝ていて寝返りを打つことが痛い、安静時も痛いなど、より頻繁に痛みが生じるようになります。またボキボキと音がするなどは変形がすすんでいる症状です。
また、隣接する膝や腰にも痛みが広がる(放散痛)が生じることも多いです。
Q:変形性股関節症はどのような検査をしますか?レントゲンでは何がわかりますか?
![]()
変形性股関節症は、レントゲン検査で軟骨のすり減り具合や骨の変形をもとに確定診断します。レントゲン検査は以下で説明するステージ分類にも用いられ、また将来の病状の経過をフォローすることにも役立ちます。
MRI検査では骨の異常だけでなく軟骨の菲薄化、骨髄内の異常、水腫という関節内の水分増加の度合い、関節周囲の靭帯や筋肉の状態の評価を行なうことができます。
Q:変形性股関節症のステージ分類とは
![]()
変形性股関節症には以下のような進行期があり分類されています。
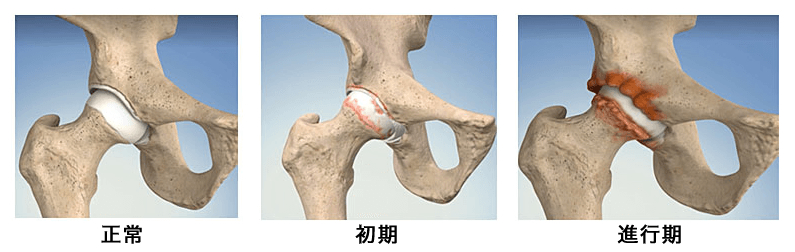
1.前股関節症
前股関節症は、股関節の形成に異常が見られる状態で、しかし関節の形(関節軟骨)はまだ保たれています。股関節の痛みが最初に出始めてから10年以内に、30%の人が次の段階(初期)に進行することが知られています。
2.初期股関節症
初期股関節症は、関節軟骨がすり減って関節の隙間が狭くなりはじめる時期です。X線で見ると、骨の周囲が白くなって見える(硬化)ことがあります。この段階では、筋力を強化するためのリハビリテーション治療が重要です。5年以内には、90%の人が次の段階(進行期)に進行する傾向があります。
3.進行期股関節症
進行期股関節症は、関節軟骨が広範囲に変性し、関節の隙間が著しく狭まる段階です。この段階では、骨の中に空洞(嚢胞またはCyst)ができたり、骨の表面にトゲ(骨棘)が形成されたりすることがあります。変形も進行しており、人工関節置換術が考慮されることが多くなります。しゃがむことが難しくなったり(可動域制限)、関節の屈伸時の痛みや歩行時の痛みが増えることがあります。
4.末期股関節症
末期股関節症は、関節軟骨のすり減りが広範囲に及び、関節の明らかな破壊像が見られます。痛みが強まり、歩行にも制限を生じることがあります。通常、この段階では人工股関節手術が推奨されます。
Q:変形性股関節症ははどのくらいのスピードで進みますか?
![]()
変形性股関節症の最大の原因は臼蓋形成不全ですが、それがあるからと言って、すぐに変形が進むわけではありません。ある年齢までは非常にゆっくりすすみ、ほとんど軟骨のすり減りなく経過しますが、いったん変形が始めると2年くらいの期間に一気に軟骨がなくなっていきます。これは、一定の時期までは周囲の筋力が十分あったり、女性ホルモンの作用で関節の構造が保たれているものが、ちょっとした外傷や閉経などをきっかけにそのバランスがくずれて、短い期間で炎症が起きて軟骨がすり減るものと考えられます。
Q:股関節が痛くて病院に行ったところ「レントゲンではそれほど悪くない」といわれたのですが、足の付け根はとても痛いです。どうしてなのでしょうか?
![]()
レントゲン検査での骨の変形と、股関節の痛みの強さは、必ずしも一致するわけではありません。つまりレントゲンではそこまで変形していないのに強く痛い、という人もいます。この原因は、股関節の周りに炎症が起きていることが挙げられます。実際にMRIの検査をしてみると、レントゲンでは正常であっても、下記の画像のように水が溜まっていて、炎症が起きていることがあります。このような場合は、レントゲンが正常であっても痛いです。
最近ではそのような炎症の部位には、異常な血管がたくさんできていて、さらにその血管の周りに神経も一緒になって増えてしまうことで、治りにくい痛みの原因になることがわかってきました。 このような異常な血管を標的とした新しい治療もできるようになっていますので、以下の治療実例も参考にしてください。
Q:左側の変形性股関節症と診断されました。左右片方だけ変形性股関節症になることはありますか?またそのような場合、足の長さに差が出ますか?
![]()
このページの「変形性股関節症の原因」のところで紹介したように、変形性股関節症の重要な原因である臼蓋形成不全は、片側のみに生じることがあります。とくに新生児期に寝方や抱っこの仕方が原因で左側だけ臼蓋形成不全になることが多いことが知られています。このため、大人になってから左右どちらかだけ変形が起こることも珍しくありません。
片側だけ変形性股関節症になり、それが進行した場合は、脚の長さに差が出ることはあり得ます。進行すると1から3㎝ほど足の長さが左右で差が出る可能性があります。
Q:変形性股関節症と診断されました。してはいけないことはありますか?
![]()
変形性股関節症でやってはいけないこととして、日々の股関節への負担を増やすことが挙げられます。特に炎症が本格的に始まっている初期から進行期にかけては、強い痛みが生じる動作はできるだけ避けたほうが望ましいです。筋肉を鍛えなければといって痛いのを我慢して長時間の散歩などをしてしまう人がいますが、股関節に強い負担がかかり、進行を早める可能性があるためやってはいけません。
家での生活では、できるだけ床に座り込むことを避け、椅子を使った生活をすることで股関節を深く曲げる機会が減り、負担も減ります。低い姿勢での長時間の作業、床の雑巾がけや草むしりなどは控えましょう。
運動で言うと、ダンスやゴルフ、ランニングは股関節への負担が強い運動ですので、なるべく控えましょう。水中ウォークは股関節への負担が少なく、かつ筋肉も使えるためお勧めです。
Q:変形性股関節症と言われました。リハビリではどんなことをしますか?
![]()
現時点での痛みや可動域(関節の動く範囲)、股関節周りの筋肉の筋力などを評価し、歩行状態や日常生活での動作、趣味やスポーツの動作も評価して、それぞれの目標に合わせたプランを理学療法士が立てて、リハビリテーションを進めていきます。
リハビリの内容としては、関節の動く範囲を広げる運動、筋力トレーニング、座位・立位でのバランス練習、日常生活やスポーツ動作の練習などを行います。
Q:変形性股関節症に有効なストレッチはありますか?
![]()
股関節には様々な方向に動きますが、変形性股関節症になると特に硬くなってしまう動作方向として屈曲動作、外旋動作が挙げられます。これらの方向のストレッチをすることで、変形性股関節症を改善させることに役立つことがあります。また体幹部のストレッチも変形性股関節症を改善させるには重要です。それぞれを伸ばすためのストレッチを以下に紹介します。
■屈曲方向のストレッチ
あお向けに寝ます。片側の膝を曲げて両手で抱え、膝を体幹に引き寄せます。反対側の脚は浮かないように注意しましょう。痛みが強く出るようなら無理はしないでください。できる範囲で構いません。痛みなくできるなら、ゆっくり呼吸しながら30秒ほど伸ばしましょう。
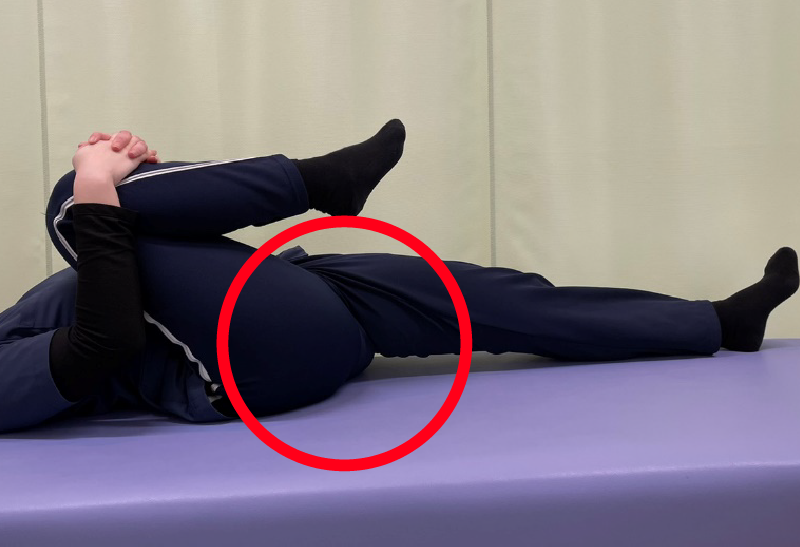
1.仰向けに寝ます。
2.片側の膝を曲げて両手で抱え、膝を体幹に引き寄せます。
3.お尻のあたり(赤い○)が伸びてくると思うので、ゆっくり呼吸しながら30秒ほど伸ばしましょう

■外旋方向のストレッチ
あお向けに寝ます。片側の膝を90度に曲げて、外側に倒します。無理なく痛みが出ない範囲で行ないます。反対側のお尻が浮かないように注意しましょう。ゆっくり呼吸しながら30秒ほど伸ばしましょう。

1.あお向けに寝ます。
2.膝を約90度に曲げて、片側だけ外側にゆっくり倒します。
3.動く範囲で倒したら、ゆっくり呼吸しながら30秒ほど伸ばしましょう。
両側ともに3セットずつしましょう。
■体幹のストレッチ
椅子に座った状態で、以下のような方法で背中を丸めたり伸ばしたりします。背中を丸める時は、おへそをひっこめるようにして骨盤を後ろに傾けながら、上半身を倒していきます。背中を伸ばす時は、おへそを前に出すようなイメージで骨盤を立てるようにして胸を反らします。動く範囲で10回ほど繰り返しましょう。
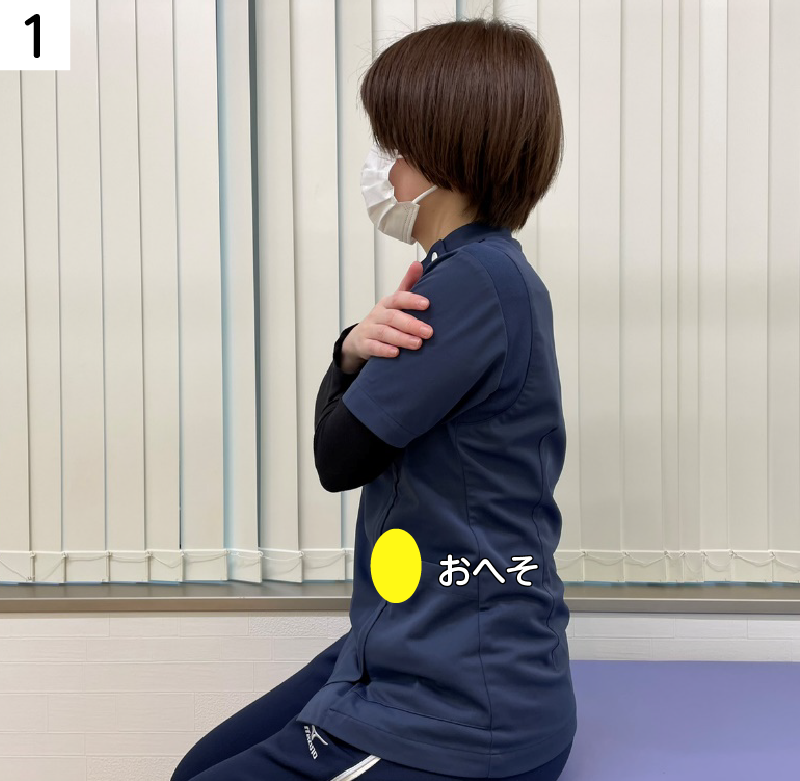
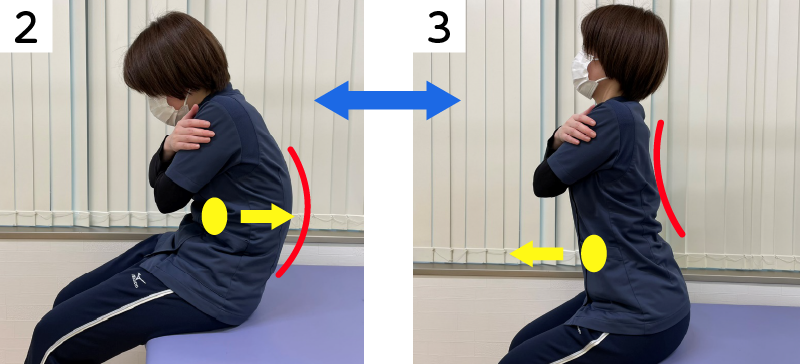
1.椅子に座ります。
2.おへそを後ろに引っ込めるように背中を丸めます。
3.おへそを前に出すように背中を伸ばします。
4.「2」と「3」をゆっくり10回繰り返します。
Q:変形性股関節症を改善させるのに有効な筋トレにはどういうものがありますか?
![]()
変形性股関節症の自分でできる対処法として、ストレッチと合わせて筋力トレーニングも効果的と言われています。特に背骨の動きをつかさどる筋肉を刺激することが大切だと言われています。下記のような方法で行なってみてください。
■トレーニング
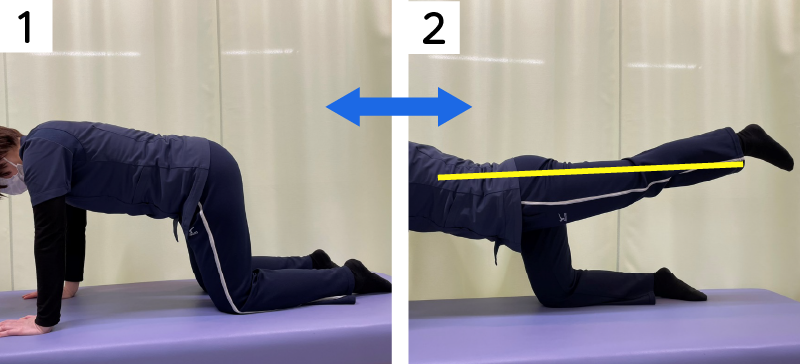
1.四つ這いになります。ゆっくり片側の脚を地面から挙げて後ろ側に伸ばします。膝も伸ばして体幹から脚が一直線になるようにします。
2.五秒ほどしたら脚をおろして四つん這いに戻り、今度は反対の脚を同じように5秒ほど挙げます。
3.両側各10回ずつしましょう。
硬い床の上ですると膝小僧を痛めることがあるので、敷布団やマットの上でしてください。
Q:変形性股関節症の保存療法として、痛くてもリハビリや運動療法は継続した方がいいのでしょうか。
![]()
リハビリや運動療法をして、翌日まで痛みが残ってしまうようなら、強度が強すぎるので弱めるかいったん中止してください。運動療法として散歩やジョギングは股関節に負担がかかります。水中ウォークや水泳など、股関節へのストレスが少ない活動に置き換えてみましょう。
Q:変形性股関節症の手術以外の治療法にはどのようなものがありますか?
![]()
変形性股関節症において、変形した骨を元に戻す治療法はありませんが、痛みを和らげ、可動性を改善するのに役立つ治療法がいくつかあります。
保存的(非外科的)治療には下記のようなものがあります。
・ライフスタイルの改善、体重減少
・理学療法
・補助器具:杖、歩行器
・内服薬(ロキソニン、カロナール、トラマールなど)
・注射治療(ヒアルロン酸、ステロイドなど)
また、最近では新しい保存療法として股関節の周りにできた余計な血管を減らすための、運動器カテーテル治療というものもあります。詳しく知りたい方は以下の治療実例のページも参考にしてみてください。
10年以上苦しんだ登山家の股関節痛
Q:変形性股関節症の手術にはどういうものがありますか?
![]()
保存的治療で改善されない場合、手術が勧められることがあります。
1.股関節置換術:この股関節置換術では、寛骨臼(股関節のソケット)の損傷した骨と軟骨を取り除き、金属シェルに交換します。 ただし、大腿骨頭は取り外されておらず、滑らかな金属で覆われています。
2.人工股関節全置換術:損傷した寛骨臼と大腿骨頭の両方を取り除き、新しい金属、プラスチックまたはセラミックの関節面を装着して、股関節の機能を回復させます。
変形性股関節に対する手術の後、復帰までにかかる時間とリハビリテーションは、行われる手術の種類によって異なります。股関節の力を取り戻し、可動域を回復するために理学療法を行なうことが一般的です。手術の後、松葉杖または歩行器をしばらく使用することがあります。これらの手術後の経過については専門の医療機関に詳しく聞いておくことをお勧めします。
<参照>
(1) Inoue K, Wicart P, Kawasaki T et al: Prevalence of hip osteoarthritis and acetabular dysplasia in French and Japanese adults. Rheumatology (Oxford) 2000 ; 39(7) : 745-8
(2) Hattori T, Inaba Y, Ichinose S, et al. The epidemiology of developmental dysplasia of the hip in Japan:Findings from a nationwide multi-center survey. J Orthop Sci 2017;22:121-6
(3) Yoshimura M, Sasaki S, Iwasaki K et al : Occupational lifting is associated with hip osteoarthritis : a Japanese case-control study. J Rheumatol 2000 ; 27(2) : 434-40
著者プロフィール
奥野祐次 M.D., Ph.D.(医師・医学博士)
オクノクリニック 総院長
専門分野:慢性疼痛、モヤモヤ血管に対する血管内治療、カテーテル治療・動注治療、画像診断(MRI・エコーを活用した精密な痛みの診断)
2006年3月、慶應義塾大学 医学部 卒業。2008年より放射線科医として血管内治療に従事し、2012年3月、同大学大学院医学研究科博士課程を修了(研究テーマ:「病的血管新生」)。同年4月より江戸川病院にて運動器疾患に対する血管内治療を専門に担当。2014年には同院「運動器カテーテルセンター」センター長に就任。2017年10月、神奈川県・センター南にて「オクノクリニック」を開院。
現在東京を中心に全国10院を運営するオクノクリニックの総院長。運動器カテーテル治療の専門医として、長年にわたり痛みに悩む患者の治療に取り組んでいる。

慢性痛についてのお問い合わせ・診療予約
![オクノクリニック [新規予約受付時間]10:00-16:00[休診日]日曜日](images/tel2.jpg)

![オクノクリニック [新規予約受付時間]10:00-16:00[休診日]日曜日](images/tel1.jpg)